Het gesprek over werk aangaan
Inhoud
Waarom keren mensen niet terug naar hun werk?
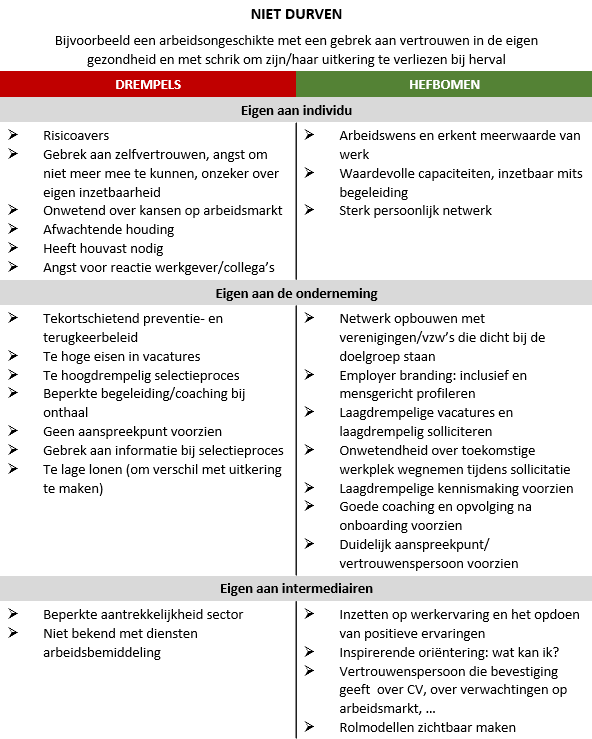
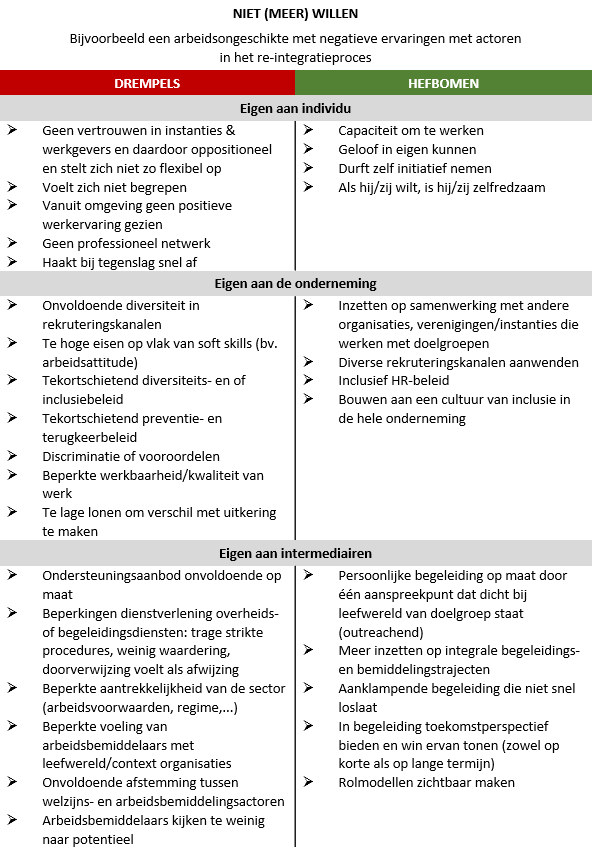
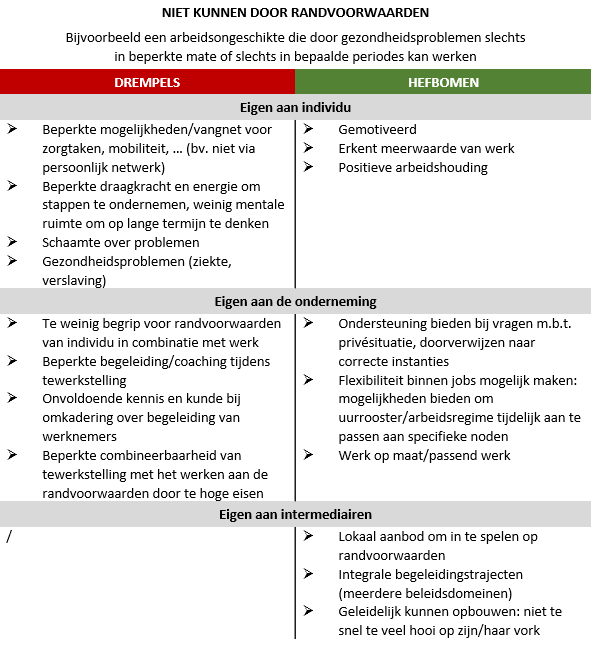
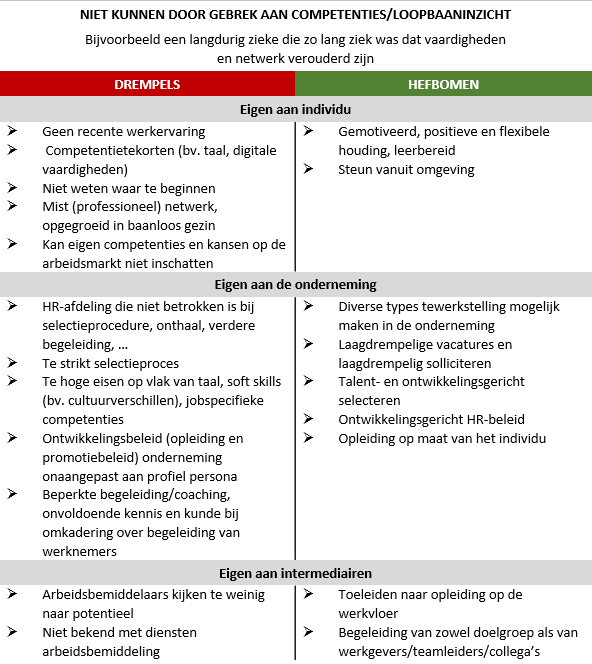
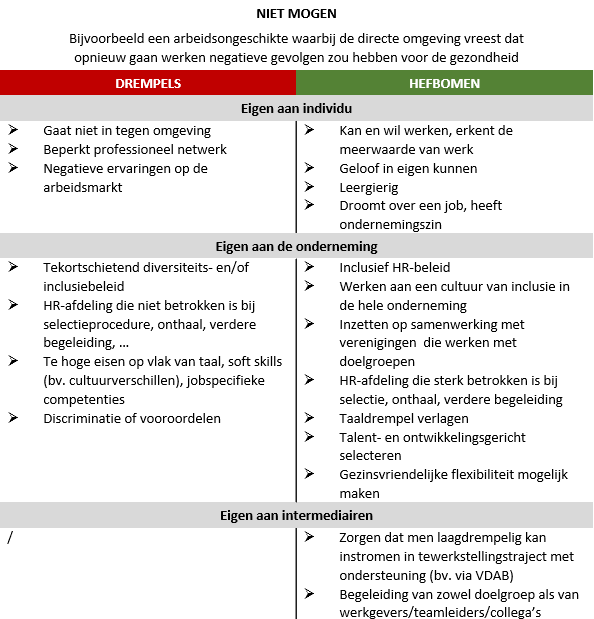
Er zijn verschillende factoren die voor patiënten kunnen meespelen in het al dan niet terugkeren naar werk. Afstand tot werk kan omwille van vele redenen. Een VIONA rapport* naar het arbeidspotentieel van niet-beroepsactieven, gaf inzichten in wat deze factoren kunnen zijn. Ze stelden zes persona’s op, met elk een dominant kenmerk dat verwijst naar de drempels die deze ondervinden. Er zijn personen die niet durven, willen onder randvoorwaarden, niet meer willen, niet kunnen door randvoorwaarden, niet kunnen door competenties en niet mogen.
* https://publicaties.vlaanderen.be/view-file/52136 , https://publicaties.vlaanderen.be/view-file/52144
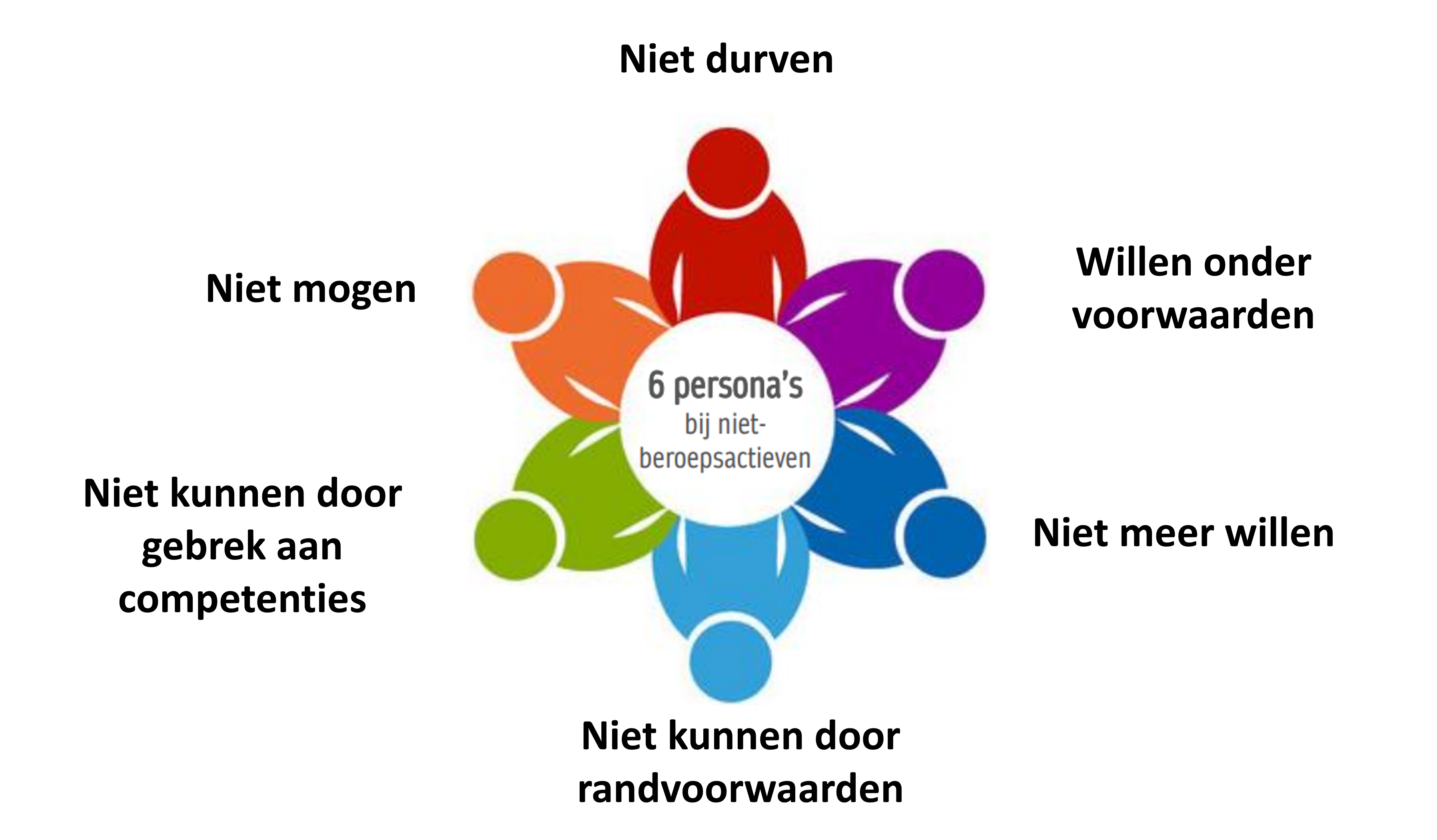
Persona’s van niet beroepsactieven op basis van hun dominante kenmerken - figuur aangepast uit VIONA rapport “Het arbeidspotentieel van niet-beroepsactieven: een vraagzijdebenadering”
Hieronder worden deze persona’s kort opgelijst en wordt een voorbeeld gegeven van een arbeidsongeschikte persoon met dit kenmerk. Daarnaast worden de drempels en hefbomen om terug duurzaam aan het werk te gaan voor dat persona opgelijst. Als arts kan de kennis van de (individuele) drempels inzicht geven in waar de persoon mee worstelt in zijn terugkeer en kunnen de (individuele) hefbomen helpen om het gesprek een positieve insteek te geven.
Er zijn dus vele drempels die kunnen meespelen in het (niet) terugkeren naar werk. Deze geven ons echter ook inzichten in welke hefbomen er zijn om die personen alsnog te helpen.
Wanneer ga je het gesprek over werk aan?
Als arts kan je bij je patiënten goed inschatten welke ondersteuning nodig zouden kunnen hebben bij terugkeer naar werk. Hieronder geven we ook een aantal aandachtspunten mee:
Wanneer ga je het gesprek over werk aan?
- Zo vroeg mogelijk in de arbeidsongeschiktheid
- TNW neemt tijd
- Hoe langer een persoon afwezig is van het werk, hoe kleiner de kans wordt dat hij hiernaar kan terugkeren
- Wanneer je merkt dat de patiënt zorgen heeft over terugkeer naar werk in de (nabije) toekomst
- Wanneer je merkt dat de patiënt niet spontaan terug zal keren en veel afstand neemt van het onderwerp werk
De manier waarop het gesprek gestart wordt is essentieel. Doe dit met een open vraagstelling en attitude, in het belang van de patiënt. Een dwingende of controlerende manier om het gesprek over (terugkeer naar) werk te starten, kan ervoor zorgen dat dit ook meteen terug stopt. Zie ook het onderdeel ‘Hoe ga je het gesprek over werk aan?’.
Hoe ga je het gesprek over werk aan?
Een goede kadering in het begin van het gesprek is belangrijk
- Je gaat dit gesprek aan in het belang van de patiënt
- Je doet dit om TNW op termijn mogelijk maken, maar wil geen tijdsdruk leggen
- Je houdt het ziektebeeld in het achterhoofd, je realiseert je dat aanpassingen mogelijk nodig zijn, maar deze zijn er ook!
- Het gaat om meer dan werk alleen: werken kan bijdragen aan de gezondheid, zingeving, structuur in het dagelijkse leven, sociale contacten, financiële toestand… Voor iedereen kan de reden om terug naar werk te willen keren verschillend zijn. Probeer er in je gesprek achter te komen welke motivatie voor de patiënt belangrijk is, zonder dit hem of haar op te leggen. Als de patiënt de indruk heeft dat je hem probeert te ‘overtuigen’ kan dit dwingend aanvoelen. Idealiter vertellen ze zelf, met jouw sturing, een reden waarom werk voor hen belangrijk is.
Voor het eigenlijke gesprek over werk zijn er verschillende strategieën die men kan gebruiken voor een vlotte start en verder verloop. Hier worden er enkele toegelicht:
- Positieve gezondheid
- Motiverende gespreksvoering
- Vragen die inzicht kunnen geven
Deze mogelijkheden worden verderop toegelicht.
Het gesprek over werk is gestart. Mogelijk kan je de patiënt verder helpen door hen te informeren over de bestaande ondersteuning waarop ze beroep kunnen doen. Geef hen de autonomie om te beslissen of ze (info over) ondersteuning willen.
- Heb je al stappen ondernomen naar werk?
- Weet je dat er mensen zijn die je bij terugkeer kunnen helpen?
- Mag ik wat informatie geven over deze opties? / Is het goed dat wij het eens over deze opties hebben?
Evident is elke patiënt verschillend en zal u als arts anders handelen bij de verschillende patiënten die u heeft.
Positieve gezondheid
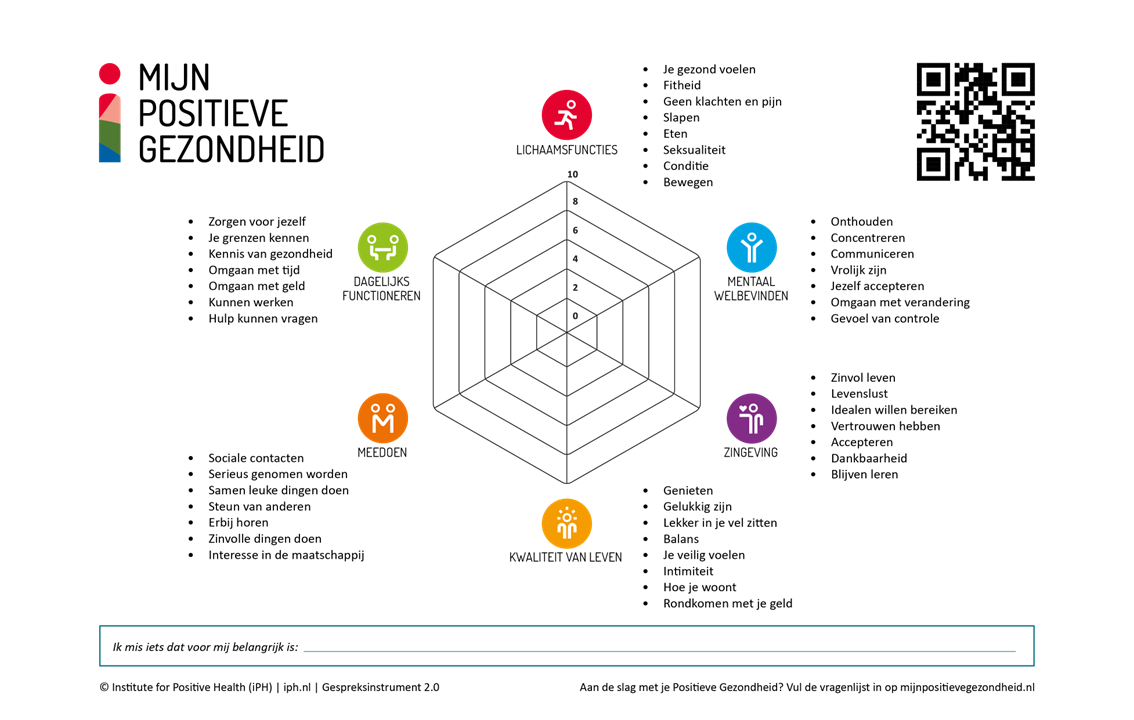
Het gedachtegoed van Positieve Gezondheid kan een start vormen voor het gesprek over werk en als gespreksinstrument gebruikt worden. Bij Positieve Gezondheid ligt het accent niet op ziekte, maar op mensen zelf, op hun veerkracht en op wat hun leven betekenisvol maakt. Deze bredere kijk op gezondheid werd uitgewerkt in zes dimensies:
- Lichaamsfuncties – Ik voel me gezond en fit
- Mentaal welbevinden – Ik voel me vrolijk
- Zingeving – Ik heb vertrouwen in mijn eigen toekomst
- Kwaliteit van leven – Ik geniet van mijn leven
- Meedoen – Ik heb goed contact met andere mensen
- Dagelijks leven – Ik kan goed voor mezelf zorgen
Deze zes dimensies worden ook weergegeven in onderstaande figuur. Werk kan eveneens een deel zijn van gezondheid wanneer dit in bredere zin bekeken wordt. Het kan bijvoorbeeld terugkomen in de dimensie dagelijks leven (functioneren), meedoen of zingeving. Door het web van positieve gezondheid te gebruiken kan zo de opening gemaakt worden naar het onderwerp ‘werk’ en wat voor plaats dit in het leven van de patiënt kan innemen.
Het principe van motiverende gespreksvoering
Hoe ga je het gesprek over werk het beste aan? De principes van motiverende gespreksvoering kunnen helpen om een open gesprek aan te gaan met je patiënt, waarin deze zich gehoord voelt en de eigen motivatie voor verandering aan de patiënt ontlokt wordt.
De informatie in dit onderdeel is gebaseerd op de Zelfstudietool Motiverende Gespreksvoering van het Vlaams Expertisecentrum Alcohol en andere Drugs (VAD) te vinden via volgende link: https://www.vad.be/catalogus/detail/zelfstudietool-motiverende-gespreksvoering
Wat is Motiverende Gespreksvoering (MG)?
MG is een op samenwerking gerichte, doelgerichte gespreksstijl om persoonlijke motivatie voor een specifiek doel te versterken, door iemands eigen redenen om te veranderen te ontlokken en exploreren in een sfeer van aanvaarding en mededogen.
Motiverende gespreksvoering, ontwikkelt door Miller en Rollnick (2014), is een evidence based methode met mogelijke toepassing in het gesprek over werkhervatting (Vanhovenberghe et al. (2022)).
In het kort
- Ga op zoek naar de persoonlijke motivatie, waarom de patiënt werk zelf belangrijk vindt
- Iemand vertellen wat hij moet doen (en waarom), werkt niet
- Stel open vragen, luister reflectief, bevestig, vat samen en lok ‘verandertaal’* uit
* Verandertaal = de persoon spreekt zelf positief over de verandering en de capaciteiten die deze beschikt om dat te bekomen of haalt negatieve aspecten aan van de huidige situatie
Bij motiverende gespreksvoering zijn er 4 stappen in de opbouw van een gesprek:
- Engageren – het vestigen van een helpende relatie
- Focussen – een specifieke richting in het gesprek ontwikkelen en houden
- Ontlokken – het ontlokken van de eigen motivatie voor verandering van de patiënt
- Plannen – een veranderplan formuleren
Deze processen zijn zowel opeenvolgend als repeterend en kunnen overlappen. Elk proces bouwt echter ook voort op de eerdere processen, je kan niet ontlokken vooraleer er eerder een helpende relatie is gevestigd bij het engageren.
Hoe kan je de patiënt engageren volgens MG?
Engageren is de eerste stap in MG. Je maakt hier een helpende connectie met de patiënt met wederzijds vertrouwen en respect. De patiënt is hier voornamelijk aan het woord, als arts bekijk je de situatie uit het perspectief van de patiënt.
Reflecteren om te engageren.
Een reflectie is een poging om te raden wat iemand bedoelt, wat de achterliggende beleving is. Een reflectie is met andere woorden een hypothese over de betekenis van wat de ander zegt. Met reflecties communiceert de hulpverlener dat hij probeert de patiënt te begrijpen.
- Reflecteren is een statement, geen vraag
“Je voelt je onzeker over de terugkeer.“
“Je vindt het nodig om thuis te zijn voor jouw gezin.“
- Reflecteren kan met verschillende diepgang gebeuren. Eenvoudige reflecties blijven dicht bij wat de patiënt zei, complexe reflecties gaan verder dat wat de patiënt onder woorden brengt, ze voegen betekenis toe.
Eenvoudige reflectie:
Patiënt: ‘Ik probeer wel andere dingen te doen om me beter te voelen, maar niets lijkt te helpen, behalve veel rusten.’
Arts: ‘Hoewel het nog niet lukt, blijf je zoeken naar andere oplossingen.’
Complexe reflectie
Patiënt: ‘‘Ik weet niet wat er van mij verwacht wordt.’’
Arts: ‘Het is net alsof je een spel moet spelen waarvan niemand je de spelregels heeft uitgelegd.’
- Een reflectie kan een uitspraak versterken of verkleinen
Verkleinen
Patiënt: ‘Altijd dat commentaar op mijn werksituatie, daar ben ik gewoon niet van gediend.’
Arts: ‘Je ergert je een beetje aan je moeder.’
Cliënt: ‘Ja. Het irriteert me gewoon, zoals ze me altijd verbetert en bekritiseert.
Versterken:
Patiënt: ‘Ik zie het niet meer zitten.’
Arts: ‘Je ziet geen enkel lichtpuntje meer.’
Bij het gebruik van een versterkende reflectie is de kans groot dat de patiënt zijn uitspraak nuanceert en ook benoemt wat er wel goed gaat of welke mogelijkheden hij wel ziet.
- Dubbelzijdige reflecties
Arts: ‘Aan de ene kant vind je thuis zijn belangrijk om te kunnen rusten, tegelijk zie je dat je zo niet verder kunt.’
Samenvatten om te engageren.
Een beknopte samenvatting kan verder richting geven aan het gesprek door de elementen die je als arts hierin opneemt.
“Ik hoor dat je al veel hebt nagedacht over het terugkeren naar werk, maar dat je wat zorgen hebt over je gezondheid. Je hebt ook al verschillende stappen ondernomen om te kijken wat voor jou mogelijk is.”
Open vragen stellen om te engageren.
Het stellen van open vragen kan ervoor zorgen dat je in het gesprek niet in een patroon van ‘vraag en antwoord’ vervalt. Deze vragen geven geen aanleiding tot korte antwoorden en zorgen ervoor dat de situatie bekeken wordt vanuit het perspectief van de patiënt. Enkele voorbeelden:
“Wat doet het met jou om niet aan het werk te zijn?”
“Wat kan ik voor jou doen?”
“Welke verwachtingen heb je van je terugkeer naar werk?”
“Wat heb je al geprobeerd?”
Bevestigen om te engageren.
Het uiten van waardering en begrip is een waardevolle manier om te bouwen aan de relatie.
‘Ik stel het op prijs dat u vandaag in gesprek bent gegaan met mij over een voor u moeilijk thema. Dat is een grote stap.’
‘Het is duidelijk dat u een sterke persoonlijkheid bent, als u al zo lang bestand bent tegen zulke moeilijkheden.’
Hoe kan je het gesprek focussen volgens MG?
In de stap focussen, bepaal je samen met de patiënt waarover het gesprek zal gaan. Aan de ene kant wil de je als arts iets bereiken (zorgen delen of advies geven) in de beperkte tijd die je met de patiënt hebt. Aan de andere kant heeft de patiënt dromen, wensen en waarden. Indien er veel besproken moet worden, kan dit over meerdere afspraken verspreid worden en nu op één zaak gefocust worden.
“Wat zou jij vandaag graag zeker met mij willen bespreken?”
Uitwisselen van informatie om te focussen.
De hulpverlener heeft vanuit zijn expertise en ervaring informatie die de patiënt kan helpen om te veranderen. Informatie helpt op die manier om de focus te vinden van de hulpverlening. Het is belangrijk niet voorbij te gaan aan wat de patiënt al weet of al geprobeerd heeft. Het gaat dus eerder om een proces van uitwisselen van informatie dan om eenrichtingsverkeer.
Het ontlok-geef-ontlok principe kan hier een handige kapstok zijn: Lok bereidheid om te luisteren en interesse in de informatie uit met een open vraag. Geef nadien relevante informatie op een neutrale en niet-veroordelende manier. Lok daarna opnieuw reactie uit met een open vraag en laat de patiënt zelf conclusies trekken. De patiënt is hierdoor zelf aan het woord, krijgt meer inzicht en kan verandertaal* uiten.
* Verandertaal = de persoon spreekt zelf positief over de verandering en de capaciteiten die deze beschikt om dat te bekomen
‘Wat weet je van de ondersteuningsmiddelen die er zijn om terug te keren naar het werk?’
‘Er zijn heel wat instanties beschikbaar om mensen terug aan het werk te helpen en ondersteuning te bieden.’
‘Wat vind je ervan om niet aan het werk te zijn?’
‘Werken kan voor veel mensen bijdragen aan hun leven door zingeving te geven en sociale contacten te hebben met hun collega’s.’
‘Herken je dit?’
In kaart brengen van de werksituatie om te focussen
Door de (werk)situatie in kaart te brengen, wordt ervoor gezorgd dat de patiënt stilstaat bij zijn situatie. Er kunnen rode draden en obstakels naar voren komen, waarvoor naar een oplossing kan gezocht worden.
‘Hoe ziet jouw dag invulling er uit?’
Als deze vraag moeilijk te beantwoorden is kan je vragen of de patiënt dit eens in kaart brengt met zelf-registratie. Maak hier een vrijblijvend voorstel van.
‘Je kan voor jezelf eens opschrijven wat je doet op een dag en hoe je je daarbij voelt. Dat mag heel eenvoudig zijn door bijvoorbeeld bij elke maaltijd na te denken wat je in de periode daarvoor deed.’
Het in kaart brengen van de situatie wordt ook vaak gebruikt bij problematieken zoals alcohol- en drugproblemen.
Ter sprake brengen van eigen bezorgdheid of bezorgdheid van anderen om te focussen
Soms maak je je ergens zorgen over, terwijl de patiënt dit niet als een probleem ziet. Het is essentieel om hier een nieuwsgierige en begripvolle basishouding in te nemen als hulpverlener. Vermijd dan ook het woord “probleem”. Er zijn enkele strategieën om deze eigen bezorgdheid ter sprake te brengen:
- Vaststellen van de agenda
- Vraag aan de patiënt welke onderwerpen deze in het gesprek wil bespreken en welk onderwerp jij daar graag aan zou toevoegen (werksituatie)
- Een doorsnee dag
- Vraag aan de patiënt om een doorsnee dag te beschrijven, vanaf het opstaan tot het slapen gaan. Vraag ook voor meer details. Indien er nooit een werk gerelateerd thema aan bod komt, vraag er dan direct naar. (of vraag om een dag te beschrijven vóór de arbeidsongeschiktheid)
- Het gedrag normaliseren
- Normaliseren betekent niet dat het gedrag acceptabel is, maar dat het een plaats heeft binnen een bepaald bereik van menselijk gedrag en dat je niet geschokt zult zijn als de cliënt dat gedrag ook vertoont.
- “Mensen hebben verschillende ervaringen met hun werk en hun gezondheid, sommigen lopen tegen moeilijkheden op en sommigen lijken alles voor elkaar te hebben. Wat zijn jouw ervaringen met (jouw gezondheid en) werk?
“Wat zou je nodig hebben om verder te geraken?“
“Wat zou je kunnen helpen om daarmee om te gaan?
- Bezorgdheid ter sprake brengen
- Deze techniek bevat 3 elementen. Ten eerste verwoord je jouw zorgen rechtstreeks. Je doet dit zonder veroordeling en gebruikt zoveel mogelijk eerdere uitspraken van de cliënt. Vervolgens benadruk je de eigen verantwoordelijkheid van de cliënt voor zijn keuzes. Ten slotte vraag je naar de visie van de cliënt.
- “Ik maak me zorgen over jouw werksituatie. Je hebt me verteld dat je schrik hebt om terug te keren naar het werk, maar dat je dat wel graag zou willen en dat je er ongelukkig van wordt thuis te zitten. Wat vind je van deze zorgen?”
Vaststellen van de agenda van het gesprek om te focussen
Wanneer er een bepaalde richting vastligt, kan het belangrijk zijn om daarbinnen deelthema’s (werk-aanpassingen, andere werkplek, dag invulling…) af te bakenen om op te focussen binnen een gesprek.
‘Ik wou het met jou ook eens hebben over je werk en hoe je dat ziet, vind je dat goed?’
‘Vind je het goed dat we het eens hebben over jou huidige dag invulling?
Hoe kan je ontlokken volgens MG?
Bij het proces ontlokken is het doel de patiënt zelf te laten uitspreken wat voor hun de motivatie van verandering kan zijn.
“Gewoonlijk worden wij eerder overtuigd door de redenen die wij zelf gevonden hebben dan door die, welke in de geest van een ander zijn opgekomen.” (Blaise Pascal)
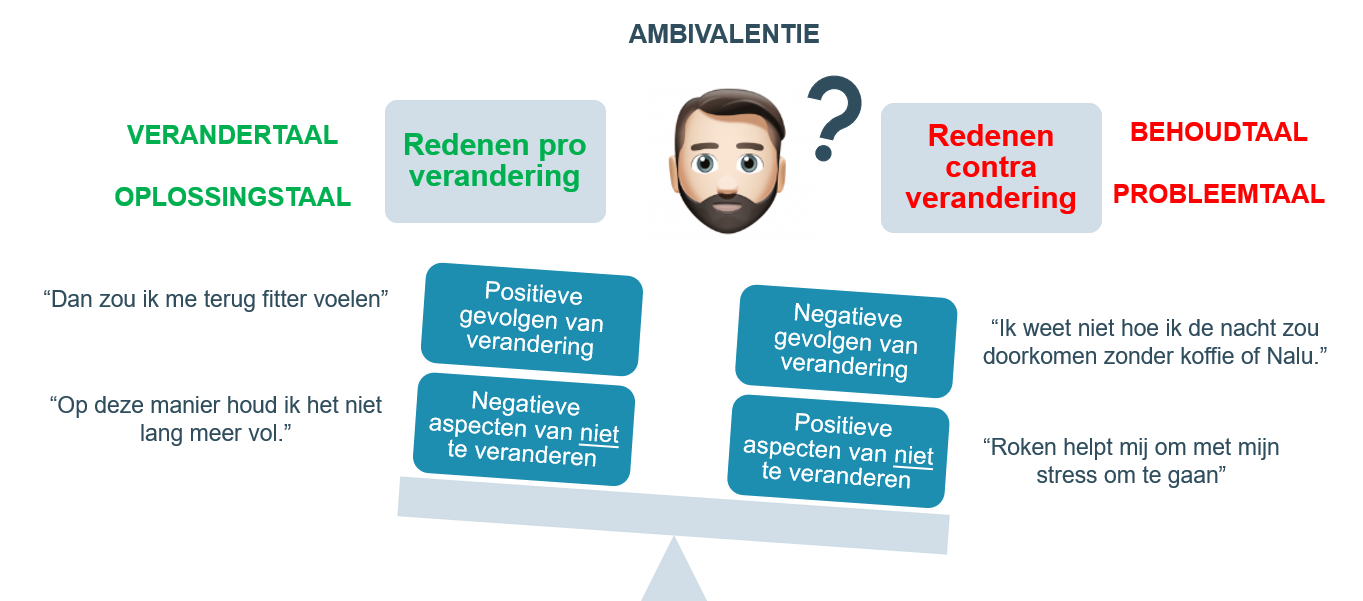
Ambivalentie verkennen
De meest mensen die (naar de mening van anderen) moeten veranderen zijn ambivalent over de verandering. Ze hebben zowel redenen om wel, als redenen om niet te veranderen. Een dubbel gevoel over iets hebben is een erg gewone ervaring. Eerst en vooral is het belangrijk om de ambivalentie te verkennen en de patiënt te helpen zijn intern conflict helder te krijgen.
“Wat zouden de voor-en nadelen zijn van terug aan het werk gaan?”
“Wat zouden de voor-en nadelen zijn van niet terug aan het werk gaan?”
Wie ambivalent is over verandering, zal enerzijds argumenten en mogelijkheden voor verandering uiten en tegelijk heel wat argumenten formuleren tegen verandering of voor de status quo. Het eerste noemen we verandertaal en het laatste behoudtaal. Met MG streven we ernaar de patiënt zoveel mogelijk verandertaal te laten verwoorden. Dit vergroot de kans op gedragsverandering.
Figuur van Isha Rymenans uit hun training over Motiverende Gespreksvoering
Verandertaal ontlokken en versterken
Ontlokkende vragen stellen:
‘Wat denk je dat er zal gebeuren als er niets verandert?’
‘In welke mate maak je je zorgen?
‘Stel je voor dat alles loopt zoals jij dat graag zou willen, wat zou er anders zijn?’
‘Wat zouden de voordelen zijn van veranderen?’
‘Je zit vast. Wat moet er veranderen?’
Doorvragen en uitweiden:
‘Wat bedoel je?’
‘Hoe verliep dat precies?’
‘Kan je daar een voorbeeld van geven?’
Differentiëringsvragen. Het doel is een patiënt die weinig nadelen van de huidige situatie verwoordt, te laten nuanceren. Dit kan via het verkennen van extremen.
‘Wanneer loopt het minder goed?’
‘Waarover ben je het meest bezorgd?
Schaalvragen:
‘Hoe sta je op dit moment tegenover terugkeer naar het werk [gedragsverandering]?’
‘Hoe belangrijk is het voor jou om stappen terug naar het werk te zetten [te veranderen]?’
‘Als 1 staat voor ‘totaal niet belangrijk’ en 10 ‘heel erg belangrijk’, welk cijfer zou je jezelf dan geven?’
‘Wat zou het vragen om van een 5 naar een 7 te gaan?’
Achterom kijken:
‘Wat is er veranderd sinds je voltijds thuis bent van het werk?’
‘Welk zijn de verschillen tussen de Marc van nu en de Marc van 10 jaar geleden?’
Vooruit kijken, toekomstgerichte vragen:
‘Wat verwacht je dan dat er de komende vijf jaar zou kunnen gebeuren, als je niet verandert?’
Circulaire vragen. Met een circulaire vraag, vraagt de hulpverlener om te kijken vanuit het perspectief van de ander. De bedoeling is om op die manier argumenten voor verandering of vertrouwen in verandering te laten formuleren:
‘Veronderstel dat ik aan uw dochter zou vragen wat er veranderd is, wat zou zij zeggen?’
Mirakelvraag:
Arts: ‘Veronderstel: je gaat vanavond slapen …, en er gebeurt een mirakel en de problemen die je hier gebracht hebben zijn opgelost. Maar omdat je sliep weet je niet dat het mirakel gebeurd is tot je ‘s morgens wakker wordt. Wat zal ‘s morgens anders zijn waardoor je te weten komt dat het mirakel gebeurd is en het probleem opgelost?’
Patiënt: Ik zal niet …’ – Arts: ‘Wat zou je in de plaats doen?’
Patiënt: ‘Ik zou me beter voelen.’ – Arts: ‘Als je je beter voelt, wat zou je dan doen?’ ‘Hoe zal je merken dat je je beter voelt?’
– Arts: ‘En de anderen? Wat zou … opmerken? Wat zou … anders doen?’
Waarden en doelen verkennen:
‘Welke dingen in het leven zijn voor jou het kostbaarst?’
‘Hoe zou je willen dat je leven eruit ziet binnen vijf jaar?
Informatie uitwisselen. Na het aanbieden van bijkomende informatie (een voorbeeld, ervaring…), kan je de patiënt vragen dit te vergelijken met zijn/haar eigen situatie:
‘Wat betekent dit voor jou?’
‘Herken je dit?’
Wanneer de patiënt verandertaal uit, is het zaak deze te versterken door er meer aandacht aan te geven. Volgende gesprekstechnieken kunnen daarbij helpen:
Reflecteren van verandertaal: Door te reflecteren nodigt je de patiënt uit om dieper in te gaan op wat hij aanbrengt. Je kan selectief tewerk gaan en meer aandacht geven aan de tekenen van motivatie dan aan tekenen van niet-gemotiveerd zijn. (Zie ook het eerdere onderdeel ‘reflecteren’)
‘Je vindt het belangrijk om nuttig bezig te zijn doorheen de dag.’
Samenvatten van verandertaal. Door verandertaal te verzamelen in samenvatting structureer je wat de cliënt brengt en versterk je de verandertaal nogmaals.
Arts: ‘Om te beginnen zou u me misschien kunnen vertellen waar u zich zorgen over maakt.’
Patiënt: ‘Om eerlijk te zijn weet ik niet of ik me wel ergens zorgen om maak. Mijn vrouw vindt dat ik te lang thuis zit. Mijn vriend die dokter is, zei dat ik waarschijnlijk snel terug aan het werk kan, nu mijn herstel zo vlot gaat. ‘Waarschijnlijk’, zei hij, maar vanaf het moment dat ik dat tegen mijn vrouw heb gezegd, vindt mijn vrouw dat ik terug aan het werk moet en zegt ze dat dat goed voor me zou zijn. Dus heb ik tegen haar gezegd dat ik naar hier zou komen, maar ik weet niet of ik daar iets aan heb.’
Arts: ‘Dus minstens twee andere mensen, uw vrouw en uw vriend die dokter is, denken dat terugkeren naar werk goed voor u kan zijn. Maar ik vraag me af: wat hebt u zelf gemerkt? Waar denkt u dat deze meningen vandaan komen?’
Patiënt: ‘Ik weet het niet, misschien is het thuis zitten niet meer zo behulpzaam. Ik merk dat ik minder moet uitrusten dan in het begin van mijn herstel.’
Arts: ‘Dus een van de dingen die u zijn opgevallen, is dat u minder rust nodig hebt. Wat nog meer?’
Bevestigen van verandertaal:
‘Dat is een goed idee.’
‘Het is duidelijk dat u een sterke persoonlijkheid bent, als u al zo lang bestand bent tegen zulke moeilijkheden.’
‘Je laat zien dat je een doorzetter bent.’
‘Dat is een duidelijk plan.’
Omgaan met behoudtaal en wrijving
Verandertaal en behoudtaal (soms ook statusquotaal genoemd) vormen twee kanten van dezelfde medaille. Ze maken beide deel uit van de ambivalente gevoelens van mensen over de verandering. Aan behoudtaal merk je dat iemand er nog aan twijfelt of hij wil (belang) of kan (vertrouwen) veranderen en of dat juist nu moet gebeuren (gereedheid). Het zegt iets over de verhouding van de patiënt tot het veranderdoel.
‘Ik ben van plan om thuis te blijven en niemand kan me overtuigen om dat niet te doen.’
‘Ik hoef niet terug te keren naar het werk.’
‘Ik zie niet hoe ik ooit kan terugkeren naar die werkplek.’
Wrijving is de reflex waarmee mensen reageren als ze het gevoel hebben dat er druk op hen wordt uitgeoefend, of zich niet erkend of gezien voelen. Die druk kan afkomstig zijn van de omgeving of ontstaan in de relatie tussen jou en je patiënt. Hoe meer wrijving, hoe kleiner de kans op verandering en als de wrijving escaleert is er ook veel kans dat het contact helemaal verloren gaat. Patiënten nemen mogelijk volgende woorden in de mond:
‘Het is niet erg.’ (minimaliseren)
‘Het is logisch dat ik dat doe…’ (verantwoorden)
‘Wie ben jij om mij te zeggen wat ik moet doen?’ (aanvallen)
‘Jij hebt geen idee hoe het voor mij is.’ (aanvallen)
‘Het kan jou niets schelen hoe het met me gaat.’ (aanvallen)
Hou maar op. Ik weet het al.’ (onderbreken)
‘Je luistert niet.’ (onderbreken)
‘Ik ben niet akkoord.’ (onderbreken)
De patiënt kan ook tekenen geven het gesprek niet te volgen en vragen rond het thema te negeren of de richting van het gesprek veranderen
Er zijn verschillende gesprekstechnieken om om te gaan met behoudtaal en eventuele wrijving tijdens het gesprek.
- Reflecteren
Patiënt: ‘Ik wil niet terugkeren.’
Arts: ‘Je denkt dat dat voor jou niet zou werken.’
Patiënt: ‘Wie ben jij om met mij over terugkeer werk te praten? Jij bent nooit zo ziek geweest.’
Arts: ‘Je kan je moeilijk voorstellen hoe ik dat kan begrijpen.’ of: ‘Je bent geloof ik nogal boos op me..’
- Autonomie bevestigen
Patiënt: ‘Ik wil niet stoppen.’
Arts: ‘Het is jouw beslissing. Niemand kan je ertoe verplichten.’
Arts: ‘‘Wat jij doet met die informatie is jouw keuze..’
- Herkaderen / positief herstructureren
Patiënt: ‘Ik weet niet of ik het kan.’
Arts: ‘Het zou een hele uitdaging voor je zijn.’
Patiënt: ‘ ‘Mijn zoon en vrouw hebben er op aan gedrongen u te consulteren. Het is niet mijn keuze om hier te zitten en mijn tijd te verspillen.’
Arts: ‘U bent een druk bezet man. Maar desondanks stemde u er mee in naar hier te komen en met mij te praten over iets dat uw zoon en vrouw belangrijk vinden. Kan u mij daar wat meer over vertellen?
- Aandacht verleggen
Patiënt: ‘Ik ben geen profiteur die thuis zit voor zijn plezier!’
Arts: ‘Je heb duidelijk een gegronde reden om niet te werken en ik geloof dat je het moeilijk hebt. Heb je het gevoel dat sommige mensen daaraan twijfelen?
Patiënt: …
Arts: Ik ben wel bezorgd over de impact van het thuiszitten op jou. Vertel me eens iets meer over …’
Arts: ‘Ik stel voor dat we het onderwerp werk nu laten voor wat het is. Ik ben ook heel nieuwsgierig naar jouw zoektocht naar een woning, vertel eens …’
- Vragen naar de voordelen van de status quo
‘Wat zijn de leuke kanten van niet aan het werk zijn? … Wat nog meer? … Welke nadelen ondervind je ervan?’
- Paradoxaal werken: als een patiënt wrijving blijft vertonen (bijvoorbeeld blijven onderbreken; blijven stellen dat de visie van de hulpverlener misschien wel opgaat voor anderen, maar zeker niet voor zichzelf…), dan kan het misschien aangewezen zijn om paradoxaal te werken. Een vorm van paradoxaal werken die wel relatief eenvoudig toegepast kan worden, is de versterkte reflectie
Patiënt: ‘Het heeft voor mij geen zin om daar moeite voor te doen.’
Arts: ‘Verder praten over werk is volledige tijdverspilling, het leidt nergens toe.’
Hoe kan je plannen volgens MG?
Nadat de patiënt het belang van werkhervatting heeft ingezien, is het kwestie van ook hun competentiegevoel te versterken en het gesprek te verschuiven van WAAROM naar HOE.
De overgang van Ontlokken naar Plannen
Je zal uit het gesprek een aantal signalen kunnen opvangen die aangeven dat de patiënt klaar is om over te gaan op het bespreken van hoe te veranderen. De wrijving is bijvoorbeeld verminderd, er zijn minder vragen over het probleem, er wordt een oplossing gezien, de patiënt is rustiger en de verandertaal neemt toe. Je kan dan polsen of de patiënt effectief klaar is voor een concrete stap.
‘Nu we dat allemaal op een rijtje gezet hebben, wat zou voor jou een volgende stap kunnen zijn?’
‘Hoe zie jij het nu verder?’
‘Wat denk je dat je gaat doen?’
De overeengekomen stappen moeten naast concreet ook haalbaar zijn. Kleine stapjes versterken het competentiegevoel. Indien de patiënt akkoord gaat, kan je een ‘to do’ meegeven op een papiertje of het Terug-naar-werk briefje gebruiken.
Onderhandelen over een veranderplan
Als de patiënt klaar is om te veranderen, help je hem verder om deze beslissing concreet te maken. De patiënt gaat op zoek naar de oplossing die het best bij hem past en voor hem haalbaar is. Belangrijk is dat de patiënt geen te grote stappen neemt en ook niet té snel wil gaan.
Het commitment van de cliënt voor het veranderplan versterken
Een laatste taak is het versterken van de betrokkenheid van de patiënt bij het plan. Vaak duikt ambivalentie op, op het moment dat het veranderplan uitgetekend is. Je kan helpen door de bron van ambivalentie te verkennen zodat de patiënt deze kan oplossen.
‘Hoe denk je nu over die beslissing?’
Het ondersteunen van de verandering
Eenmaal de patiënt een concreet veranderplan heeft waartoe hij zich verbindt, kan hij dit plan ofwel zelfstandig ofwel met ondersteuning uitvoeren. Afhankelijk van je eigen mogelijkheden, kan je deze ondersteuning zelf bieden of vragen of er iemand in de nabije kring van de patiënt hem daarbij kan helpen
Vragen die inzicht kunnen geven
Naast de vragen uit het luik motiverende gespreksvoering kan het Quickscan onderzoek, waarop de mutualiteiten de QMV vragenlijst baseerden die op 10 weken arbeidsongeschiktheid ingevuld moet worden, ook inzichten geven in welke factoren er van belang zijn om terugkeer naar werk mogelijk te maken. Er werden meerdere factoren gevonden. In het gesprek met de patiënt zijn er twee die mogelijk richting kunnen geven:
- Wat is de perceptie van de patiënt op zijn/haar eigen gezondheid?
-
- De perceptie op de eigen gezondheidstoestand speelt meer mee dan de effectieve gezondheidstoestand, wanneer er over terugkeer wordt nagedacht.
- Verkennende vraag:
- ‘Hoe schat jij je eigen gezondheid in?’
- Wat zijn hun verwachtingen betreffende hun eigen terugkeer naar werk?
-
- Er kan gevraagd worden aan de patiënt wat hun verwachtingen zijn betreffende terugkeer.
- Verkennende vragen:
- ‘Verwacht je dat je kan terugkeren naar het werk?
Waar sta je op een schaal van 1 tot 10, waarbij 1 een zeer kleine kans dat ze zullen terugkeren en 10 een zeer grote kans dat ze zullen terugkeren?’ - ‘Wat zou er voor nodig zijn om dit cijfer te verhogen (bijvoorbeeld van een 4 naar een 8)?‘
- ‘Verwacht je dat je kan terugkeren naar het werk?